睡眠時無呼吸症候群(SAS)とは、睡眠時に10秒以上呼吸が止まってしまう無呼吸や呼吸が浅くなる低呼吸が続いてしまう病気です。熟睡できないため日中の過度の眠気や、低酸素状態による高血圧などを引き起こす場合もあります。治療せずに放っておくと、眠気による事故や心筋梗塞、脳梗塞などの発症リスクが高く、最悪の場合突然死に至ってしまうケースもあります。また、高血圧や糖尿病などさまざまな生活習慣病やメタボリックシンドロームが引き起こされます。早期に発見・治療をして健康長寿を目指しましょう。
今回のコラムは睡眠時無呼吸症候群に陥ってしまう原因や症状、検査・治療方法などについてご紹介していきます。
こんな症状ありませんか?
睡眠中の大きないびきや無呼吸
ご家族から大きないびきや無呼吸の症状を指摘されれば、睡眠時無呼吸症候群の可能性は高いでしょう。もしひとり暮らしであれば、自分自身でいびきをかいているかわかりにくいので、無料で提供されている「いびきアプリ」をスマホに入れてみるのもひとつの方法です。
Androidスマホをご利用の方へのおすすめは「Snore Clock」です。実際に利用してみた印象は、シンプル操作で使いやすく全時間のデータが無料で取れることも嬉しいポイントです。
また、iPhoneなどiOSをご利用の方へのおすすめは「Sleep Meister」です端末に内臓されている加速度センサを用いて人の体動を感知し、眠りの浅いタイミングでアラームを鳴らすことにより、快適な目覚めをサポートする目覚ましアラームアプリで、無料でご利用いただけます。
起床時の口の渇き、日中の傾眠(眠気)
睡眠時無呼吸症候群になると鼻呼吸が難しくなり無意識に口呼吸することで、朝目覚めるときには口がカラカラに乾いた状態になります。また、日中急にあるいは常に眠気がひどくある場合は、睡眠時無呼吸症候群を疑ってみても良いでしょう。眠っている間「無呼吸」と「低呼吸」を繰り返すことにより、夜間の熟睡感がなく、そのような状態が毎日続いてしまうと、身体は休息のため日中に傾眠(うとうと浅く眠っている状態)しやすいです。
これらの症状は自身で気付くことができるので、気になった方は睡眠時無呼吸症候群を疑い、早期に内科や耳鼻咽喉科を受診しましょう。
夜間頻尿や高血圧
夜間頻尿や高血圧は、一見すると睡眠時無呼吸症候群とは関係ないと思われがちですが、医療機関を受診した際に見つかることも少なくありません。夜間のみ尿量が増える「夜間多尿」は泌尿器科ではなく、内科等で全身疾患を疑ってみると良いでしょう。前立腺や膀胱の問題ならば、夜間だけではなく昼間も頻尿のことが多いからです。
また、高血圧についても睡眠時無呼吸症候群による発症リスクは健常人の約1.4〜2.9倍になるというデータが報告されています。過去に高血圧で薬物療法や食事療法、運動療法などに取り組んでも改善が見られない場合(「薬剤耐性高血圧症」という)、睡眠時無呼吸症候群が特に高率で合併することが明らかとなっています。
参照元:いびきや睡眠時無呼吸症候群(SAS)に悩む方のためのポータルサイト
睡眠時無呼吸症候群の原因
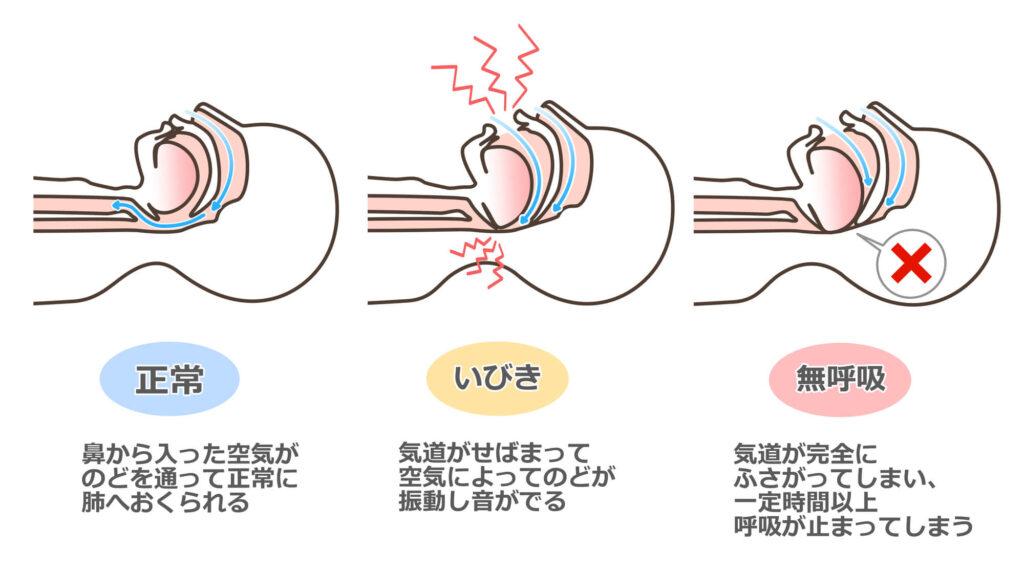
睡眠中に呼吸ができなくなることやいびきが大きくなるのは、空気の通り道である気道が塞がってしまうからです。のど周囲の気道が塞がってしまうのはなぜでしょうか?
睡眠時無呼吸症候群患者全体の60%以上が「肥満」に原因があるといわれています。体重増加により、のどに脂肪が蓄積して気道が狭くなる上に、仰向けで寝ることでさらに気道が狭まるからです。この狭くなった気道を空気が通るたびに、大きないびきが起こります。この気道が完全に塞がれた時に、無呼吸となります。ただ、痩せている人でも、下あごが小さかったり後退している、扁桃腺が大きいなどの兆候があれば、気道が狭くなりやすいため睡眠時無呼吸症候群の原因となります。そのため痩せている方も注意すべき病気です。他に、閉経後の女性や高齢者の方でも睡眠時無呼吸症候群は起こりやすくなります。また、機能的異常として上気道筋の活動度低下も原因として疑われます。
睡眠時無呼吸症候群の疑いがあるときは、睡眠薬の使用には注意が必要です。薬の作用で気道が塞がりやすくなることがあります。また、寝酒や喫煙も気道を塞がりやすくするため、控えたほうが良いでしょう。
参照元:新宿 睡眠 呼吸器内科クリニック
検査と治療方法
どのような検査をするのか
まずは、自宅で下図のような簡易の検査機器(アプノモニター)を用いて、睡眠中の呼吸状態、いびきの出現、血中の酸素飽和度を確認していきます。鼻と指にセンサーを装着するだけで比較的簡単に行うことができます。

続いて医師が睡眠時無呼吸症候群の確定診断を行うため、一晩の検査入院でポリソムノグラフィー(PSG検査)という脳波と呼吸について詳しく調べる機械を使用して検査を行います。身体に検査用のセンサーをつけて寝るだけですので、まったく痛みを感じることはありません。平日の夜に入院して、検査が終わったら翌朝病院から仕事へ行くことも可能です。

参照元:近畿中央呼吸器センター
軽症の治療
この場合、睡眠時無呼吸症候群をマウスピース(スリープスプリント)で症状を抑える方法がよくとられます。下顎を上顎よりも前方に出すように固定させることで上気道を広く保ち、いびきや無呼吸の発生を防ぐ治療方法です。作製は、睡眠時無呼吸症候群についての知識があり、マウスピースや口腔内装置を作り慣れている専門の歯科医にお願いするか診断医に紹介してもらうのが良いでしょう。紹介状があれば保険適用となりますので、費用負担はかなり低減できます。また、市販されている「いびき防止テープ」を併用したり、寝姿勢を仰向けから横向きにするなどの習慣指導も行われます。
参照元:長谷川 亮・歯科クリニック
中等症~重症の治療
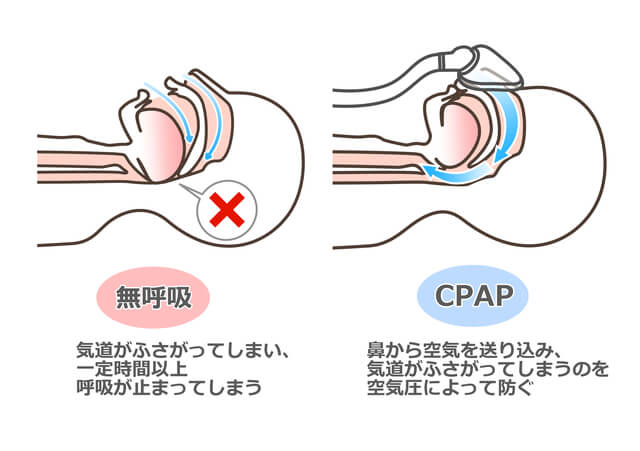
医師が中等症や重症と判断した際、最も有効な治療方法として「CPAP(シーパップ)療法」があります。現在欧米や日本国内で最も普及している治療方法で、寝ている間の無呼吸を防ぐために気道に空気を送り続けて気道を開存させておくというもの。CPAP装置からエアーチューブを伝い、鼻に装着したマスクから気道へと空気が送り込まれます。
マスクを正しく装着することは、CPAP療法を継続する上でとても大切です。最初は常に送られてくるエアーに違和感を覚えたり、起床時にマスクや固定バンドの跡が付くのが気になることもありますが、使用しているうち次第に慣れてきます。日本の医療保険制度では、CPAP装置は医療機関からのレンタルという形で貸与されます。月に1回通院することで、保険適用となりますので費用負担もさほど大きくなりません。
参照元:SAS net
このほかに、アデノイドや扁桃肥大などが主たる原因となる場合は、摘出手術が有効な場合があります。しかしながら、この治療は手術による傷が治るまで、激しい喉の痛みがあったり、手術後に、鼻声になったり、水を飲み込むと鼻から逆流しやすくなることがあります。専門の耳鼻咽喉科医によくご相談の上判断が必要です。
おわりに
はじめにもあるように、放っておくと眠気による事故や心筋梗塞、脳梗塞などで発症リスクが高く、突然死に至ってしまうような病気です。しかし、適切に対処すれば快適な毎日を過ごせるようになる可能性は広がります。家族からの「大きないびき」や「無呼吸」の指摘には耳を傾けましょう。また、ひとり暮らしの方でも「日中の強い眠気」「熟睡感の欠如」「寝ている間の呼吸困難」「夜間頻尿」などがないか自己チェックしてみてください。健康で長生きするために、睡眠の質や生活習慣を今一度見直してみることをおすすめします。
参照元:eネットヘルス